Abstract
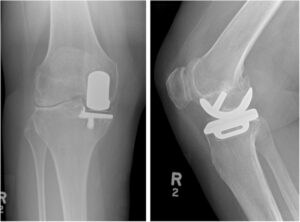
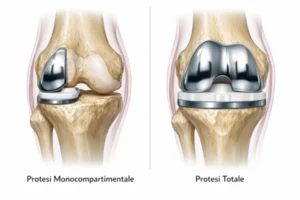
Introduzione: La protesi monocompartimentale di ginocchio (Unicompartmental Knee Arthroplasty, UKA) è una procedura efficace nel trattamento dell’artrosi limitata a un compartimento, con vantaggi potenziali rispetto alla TKA in termini di recupero funzionale, preservazione ossea e cinematica più fisiologica. Il successo è fortemente dipendente dalla corretta selezione del paziente e dall’esecuzione tecnica.
Obiettivo: Definire indicazioni, requisiti e controindicazioni per UKA, integrando criteri clinici e radiografici e discutendo le principali aree di incertezza (LCA, patello-femorale, BMI, età).
Metodi: Review narrativa basata su criteri storici e aggiornamenti contemporanei nella selezione del paziente, con approccio pragmatico.
Conclusioni: L’UKA è indicata in presenza di malattia isolata mono-compartimentale con legamenti collaterali competenti, deformità correggibile, ROM adeguato e assenza di artrosi avanzata negli altri compartimenti. Il requisito cruciale rimane la congruenza tra quadro clinico (dolore compartimentale) e imaging in carico, con conferma di integrità funzionale dei principali stabilizzatori.
Introduzione
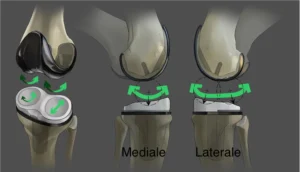
La UKA nasce come soluzione per pazienti con artrosi confinata a un compartimento (più frequentemente il mediale), con l’obiettivo di sostituire solo la parte malata preservando osso, legamenti e parte della cinematica nativa. Rispetto alla TKA, è associata (in pazienti ben selezionati) a minore invasività, recupero più rapido, migliore propriocezione e maggiore “sensazione di ginocchio naturale”. Tuttavia presenta un profilo di fallimento più sensibile a errori di indicazione e tecnica, e richiede criteri di selezione rigorosi.
Indicazioni principali:
- Osteoartrosi monocompartimentale (mediale o laterale)
- Osteonecrosi spontanea (SONK) localizzata (selezionata)
- Deformità in varo/valgo “funzionale” e correggibile
Metodi
Review narrativa orientata alla pratica clinica. Sono stati integrati:
- criteri classici
- review e aggiornamenti sulle indicazion
- documenti di consensus/linee di raccomandazione su selezione del paziente e pratica clinica UKA.
Indicazioni principali
- Artrosi monocompartimentale (mediale o laterale)
Indicazione cardine: osteoartrosi severa confinata a un compartimento (tipicamente “bone-on-bone”) con sintomatologia coerente e fallimento del trattamento conservativo.
- Osteonecrosi (selezionata)
UKA possibile in osteonecrosi localizzata e compartimentalmente confinata, con compartimenti non interessati preservati e stabilità adeguata.
Requisiti (criteri di selezione)
Requisiti clinici
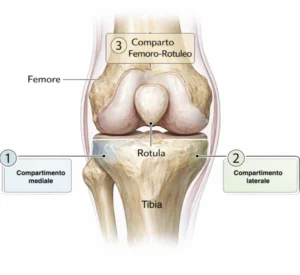
Dolore prevalentemente compartimentale (mediale per UKA mediale, laterale per UKA laterale), con correlazione ai reperti in carico.
Stabilità legamentosa: collaterali competenti; assenza di instabilità varo-valgo significativa.
ROM adeguato e contrattura in flessione limitata (soglie spesso riportate <10–15°). Assenza di segni clinici di artrite infiammatoria attiva come quadro dominante (rischio di interessamento pluricompartimentale).
Requisiti radiografici e di imaging
Radiografie in carico: evidenza di degenerazione severa nel compartimento target e conservazione ragionevole degli altri compartimenti.
Deformità correggibile (varo per UKA mediale; valgo per UKA laterale) e non rigidamente strutturata.
Patello-femorale: assenza di coinvolgimento severo sintomatico; la PF lieve-moderata può essere compatibile in casi selezionati, ma la PF avanzata con dolore anteriore dominante pesa contro l’UKA.
Valutazione asse (long-leg) consigliata quando deformità clinica rilevante, per evitare overcorrection e accelerazione della progressione controlaterale (problema classicissimo)
Requisito legamentoso chiave: AC
Nell’anteromedial osteoarthritis (AMOA) “Oxford-type”, un ACL funzionalmente integro è parte della definizione clinico-patologica e contribuisce a stabilità e cinematica.
In deficit ACL: alcune strategie (selezione rigorosa, fixed-bearing, o procedure combinate in centri esperti) esistono, ma non rappresentano l’indicazione standard generalizzabile a tutti.
Alcune tecniche/strumentari dedicati (Oxford) sottolineano anche indizi radiografici di insufficienza ACL (es. sublussazione non correggibile) e raccomandano valutazione intraoperatoria in caso di dubbio.
UKA mediale vs UKA laterale: differenze pratiche
UKA mediale (AMOA come scenario tipico)
Pattern classico: usura antero-mediale, compartimento laterale preservato, ACL funzionale, deformità in varo correggibile.
UKA laterale
Meno frequente e più “selettiva” per anatomia/biomeccanica, ma con indicazioni ben descritte:
OA laterale moderata-severa con compartimento mediale a cartilagine a tutto spessore, legamenti integri, deformità in valgo correggibile e contrattura limitata (spesso <10–15°). Controindicazioni ricorrenti: artrite infiammatoria e coinvolgimento patello-femorale severo.
Controindicazioni
Forti (pratiche)
- artrosi bicompartimentale/tricompartimentale significativa (soprattutto con sintomi non compartimentali).
- instabilità collaterale importante.
- deformità fissa severa (varo/valgo non correggibile).
- rigidità severa/contratture marcate.
- artrite infiammatoria sistemica non controllata (aumento coinvolgimento diffuso)
- dolore non correlabile al compartimento (es. dolore diffuso/neuropatico predominante).
- infezione in atto o sospetta non esclusa.
Relative (dipendono da design, centro, esperienza e fenotipo)
- Deficit ACL con instabilità clinica.
- BMI molto elevato e/o alta domanda ad alto impatto.
- patello-femorale severamente sintomatica
Workup preoperatorio consigliato (iter)
- Anamnesi mirata e localizzazione del dolore
- Esame obiettivo: stabilità collaterali e AP, ROM, allineamento, dolore PF
- Radiografie in carico: AP/LAT, Rosenberg o proiezioni in flessione per compartimento, assiale rotula
- Valutazione asse meccanico (long-leg) in caso di deformità
- Esclusione di cause alternative: anca/colonna, dolore neuropatico, meniscopatie non coerenti
- Ottimizzazione fattori di rischio: fumo, diabete, vitamina D/nutrizione, peso
Checklist preoperatoria
Diagnosi e coerenza clinico-radiografica
- Dolore localizzato al compartimento target
- RX in carico conferma OA severa confinata
- Compartimento controlaterale conservato
- PF non severa sintomatica dominante
Stabilità e deformità
- Collaterali competenti
- Deformità correggibile (stress test clinico ± imaging)
- ROM adeguato; contrattura in flessione limitata
Legamenti crociati
- ACL funzionale (specie AMOA/Oxford) o piano “caso selezionato”
- Nessuna instabilità AP clinicamente rilevante
Paziente
- Comorbidità ottimizzate (fumo, diabete, nutrizione)
- Aspettative realistiche e counselling su attività/impianto
Criteri di selezione per UKA (sintesi)
| Dominio | Requisiti favorevoli | Red flags |
|---|---|---|
| Distribuzione artrosi | Mono-compartimentale isolata | Bicompartimentale/tricompartmentale |
| Stabilità | Collaterali competenti, AP stabile | Instabilità collaterale o AP marcata |
| Deformità | Correggibile, non fissa | Deformità fissa severa |
| ROM | Adeguato, minima contrattura | Grave rigidità/contrattura |
| PF | Assenza di PF severa sintomatica | Dolore anteriore dominante + PF avanzata |
| LCA | Funzionale (soprattutto mobile-bearing) | Deficit LCA con instabilità clinica |
| Paziente | Rischi ottimizzati, aspettative realistiche | Fumo attivo, diabete scompensato, compliance bassa |
UKA vs TKA
A parità di corretta indicazione, l’UKA resta una procedura con risultati eccellenti nei “best responders”, ma con un profilo di fallimento più sensibile a variabili tecniche e di sistema (esperienza/volume). Per questo è utile distinguere i determinanti dell’outcome in fattori legati al paziente, all’impianto, all’esecuzione chirurgica e all’organizzazione.
Risultati attesi e confronto con TKA: funzione vs revisione
Nei pazienti ben selezionati, l’UKA può offrire recupero più rapido e una cinematica percepita come più fisiologica. Tuttavia, su larga scala, i registri e diverse analisi comparative mostrano tassi di revisione mediamente superiori rispetto alla TKA, con ampia variabilità tra centri e operatori. In una meta-analisi che confronta revisioni in studi clinici e registri, l’UKA risulta associata a revisioni complessivamente più alte rispetto alla TKA (ordine di grandezza ~2x, dipendente da setting e definizioni).
Implicazione pratica: l’UKA non va “venduta” come TKA più piccola, ma come procedura diversa, molto premiante se indicata ed eseguita correttamente.
Volume del chirurgo/centro e learning curve
Il volume operatorio è un determinante riproducibile: in registri e coorti su larga scala, i chirurghi/ospedali a basso volume mostrano un rischio di revisione maggiore rispetto agli high-volume, con differenze che persistono dopo aggiustamenti per case-mix.
Messaggio pragmatico: oltre a checklist e imaging, la strategia di riduzione del rischio include standardizzazione, team dedicato e, quando possibile, centralizzazione/mentorship nelle fasi di adozione.
La scelta del design (mobile-bearing vs fixed-bearing) influenza pattern di complicanze e fallimenti (es. dislocazione del bearing vs usura/instabilità, a seconda del sistema e del compartimento), e va coerentata con stabilità, allineamento e “fenotipo” del ginocchio.
Negli ultimi anni, la fissazione cementless è diventata un tema reale: una review sistematica recente su dispositivi cementless riporta survivorship elevata a breve-medio termine e un calo a follow-up ≥10 anni, con indicazioni di revisione frequenti tra instabilità, progressione artrosica e mobilizzazione asettica.
Dati di registro (es. NJR) suggeriscono, per alcune piattaforme, sopravvivenze a 10 anni molto competitive e differenze tra cementless e cemented in contesti selezionati.
Implicazione: la fissazione non è un “dettaglio”: va discussa in counselling e pianificata considerando qualità ossea, esperienza del centro e sistema impiantato.
Allineamento e obiettivo chirurgico: evitare overcorrection
Uno degli errori tecnici classici è l’overcorrection verso asse neutro/valgizzante dopo UKA mediale, che può accelerare la progressione controlaterale. L’obiettivo pragmatico è ripristinare un allineamento funzionale vicino al pre-artrosico, mantenendo stabilità e congruenza, più che “normalizzare” l’asse a tutti i costi. Questo concetto si integra con il tuo workup (long-leg quando serve) e con la prevenzione della progressione artrosica.
Le piattaforme robotiche e altre tecnologie di assistenza migliorano in modo consistente l’accuratezza di posizionamento e riducono gli outlier. Alcune meta-analisi e review riportano anche segnali favorevoli su outcome funzionali e riduzione di complicanze/revisioni, a fronte di tempi operatori più lunghi; altre sottolineano che le differenze “hard” a lungo termine restano da consolidare.
Implicazione pratica: la robotica può essere particolarmente utile come strumento di standardizzazione (soprattutto in mani non-high-volume), ma non sostituisce selezione corretta, bilanciamento e obiettivi di allineamento.
Cause di fallimento di UKA mediale e strategia di conversione a TKA
| Causa principale di fallimento | Quadro clinico tipico | Imaging/riscontri frequenti | Strategia di conversione consigliata | Note tecniche “che salvano la giornata” |
|---|---|---|---|---|
| Progressione artrosica compartimento laterale | Dolore laterale da carico, peggioramento progressivo | Riduzione rima laterale, osteofiti, asse più neutro/valgizzante | TKA “simile a primaria” (CR o PS secondo bilanciamento) | Attenzione a overcorrection pregressa; valutare asse long-leg |
| Progressione patello-femorale | Dolore anteriore, scale, seduta prolungata | Osteofiti PF, condropatia, maltracking | TKA con gestione PF (resurfacing selettivo) | Non confondere dolore PF con infezione o instabilità |
| Mobilizzazione asettica tibiale | Dolore mediale meccanico, talvolta versamento | Radiolucenze, migrazione, subsidenza | TKA con possibile stelo tibiale ± augment | Rimozione atraumatica; prevedere perdita ossea mediale |
| Collasso tibiale mediale / subsidenza | Peggioramento varismo, dolore mediale, instabilità | Depressione plateau mediale, varo progressivo | TKA con augment tibiale e spesso stelo | Non “pareggiare” col taglio tibiale: rischi joint line bassa e instabilità |
| Mobilizzazione asettica femorale | Dolore femorale, dolore da carico, crepitii | Radiolucenze femorali, osteolisi | TKA con attenzione a difetti femorali | Possibili cavità posteriori: valutare riempimento/augment se necessario |
| Usura polietilene / osteolisi | Dolore, gonfiore episodico, instabilità | Osteolisi, detriti, sinovite | TKA con debridement + gestione cavità | Irrigazione accurata e sinoviectomia selettiva |
| Instabilità (varo/valgo o in flessione) | “Cede”, insicurezza, versamenti reattivi | Spesso pochi segni radiografici; test clinici positivi | TKA con bilanciamento gap; vincolo aumentato se collaterali inadeguati | Avere disponibile CCK; non farsi ingannare da “sembra stabile in anestesia” |
| Malposizionamento / malrotazione UKA | Dolore persistente precoce, maltracking, dolore anteriore | TC utile; incongruenze | TKA con ripristino resezioni e rotazioni corrette | Se dolore atipico: escludere PJI prima di “colpevolizzare” la rotazione |
| PJI (infezione periprotesica) | Dolore a riposo/notturno, versamento, calore; fistola | Variabile; radiolucenze talvolta | Revisione settica (1-2 tempi secondo contesto) | Percorso infettivologico dedicato; evitare conversione “come se fosse asettica” |
| Frattura periprotesica (rara in UKA ma possibile) | Dolore acuto post trauma, impossibilità carico | Frattura, possibile instabilità impianto | ORIF vs conversione a TKA con steli/augment | Decisione guidata da stabilità impianto e qualità ossea |
Conclusioni
L’UKA è indicata quando esista artrosi severa confinata a un compartimento con stabilità legamentosa, deformità correggibile, ROM adeguato e compartimenti non sostituiti sostanzialmente preservati.
L’ACL funzionale (soprattutto nell’AMOA) e la coerenza clinico-radiografica sono requisiti centrali. Un algoritmo decisionale e una checklist preoperatoria riducono l’eterogeneità e aiutano a limitare indicazioni “troppo ottimistiche”, che sono il modo più rapido per trasformare una UKA in una conversione a TKA.
Bibliografia e fonti
1) Criteri storici (“classici”) di indicazione alla UKA
1.1 Kozinn SC, Scott R. Unicondylar knee arthroplasty. J Bone Joint Surg Am. 1989;71(1):145–150.
URL: https://pubmed.ncbi.nlm.nih.gov/2643607/
2) Indicazioni moderne e failure modes: review di riferimento
2.1 Vasso M, Antoniadis A, Helmy N. Update on unicompartmental knee arthroplasty: Current indications and failure modes. EFORT Open Rev. 2018;3(8):442–448. doi:10.1302/2058-5241.3.170060.
URL (rivista): https://eor.bioscientifica.com/view/journals/eor/3/8/2058-5241.3.170060.xml
URL (PubMed): https://pubmed.ncbi.nlm.nih.gov/30237902/
3) Consensus su indicazioni/controindicazioni per UKA mediale
3.1 Berend KR, Berend ME, Dalury DF, et al. Consensus Statement on Indications and Contraindications for Medial Unicompartmental Knee Arthroplasty. J Surg Orthop Adv. 2015;24(4):252–256.
URL (PubMed): https://pubmed.ncbi.nlm.nih.gov/26731390/
URL (scheda istituzionale Johns Hopkins): https://pure.johnshopkins.edu/en/publications/consensus-statement-on-indications-and-contraindications-for-medi
4) Raccomandazioni di pratica clinica (BASK–EKS)
4.1 Price A, et al. Consensus statement on unicompartmental knee replacement: A collaboration between BASK and EKS. 2023.
URL (PubMed): https://pubmed.ncbi.nlm.nih.gov/37088518/
URL (ScienceDirect – Knee): https://www.sciencedirect.com/science/article/abs/pii/S0968016023000820
5) AMOA (anteromedial osteoarthritis) e razionale “Oxford-type” (ACL e pattern di malattia)
5.1 (Review concettuale di supporto) Unicondylar knee arthroplasty: Key concepts.
URL (PMC): https://pmc.ncbi.nlm.nih.gov/articles/PMC5359524/
URL (PubMed): https://pubmed.ncbi.nlm.nih.gov/28360489/
6) Selezione del paziente (panoramica moderna e dilemmi clinici)
6.1 Shatrov J, et al. Patient selection in unicompartmental knee arthroplasty. J ISAKOS. 2025.
URL (PDF JISAKOS): https://www.jisakos.com/article/S2059-7754%2824%2900195-0/pdf
URL (PubMed): https://pubmed.ncbi.nlm.nih.gov/39423989/
7) UKA laterale: indicazioni (systematic review) e criteri ricorrenti
7.1 Bunyoz KI, et al. Indications for lateral unicompartmental knee arthroplasty: A systematic review. The Knee. 2025.
URL (full text): https://www.thekneejournal.com/article/S0968-0160%2824%2900194-7/fulltext
URL (PubMed): https://pubmed.ncbi.nlm.nih.gov/39541657/
8) Documentazione tecnica (strumentario/tecnica) con indicazioni pratiche e criteri “device-specific”
8.1 Zimmer Biomet. Oxford Partial Knee Microplasty Instrumentation Surgical Technique (documento tecnico per chirurghi).
URL (PDF – Zimmer Biomet): https://www.zimmerbiomet.com/content/dam/zb-corporate/en/education-resources/surgical-techniques/specialties/knee/oxford-partial-knee/oxford-partial-knee-microplasty-instrumentation-surgical-technique1.pdf
URL (PDF alternativo – assets): https://assets.ctfassets.net/rc4arfpyhdpw/5TtxLperF4xT86rxCyHuG7/74c6e208c7818403bac54aa1a5b22f92/0338.2-OUS-en_Oxford_Cemented_and_Cementless_Microplasty_Surgical_Technique.pdf